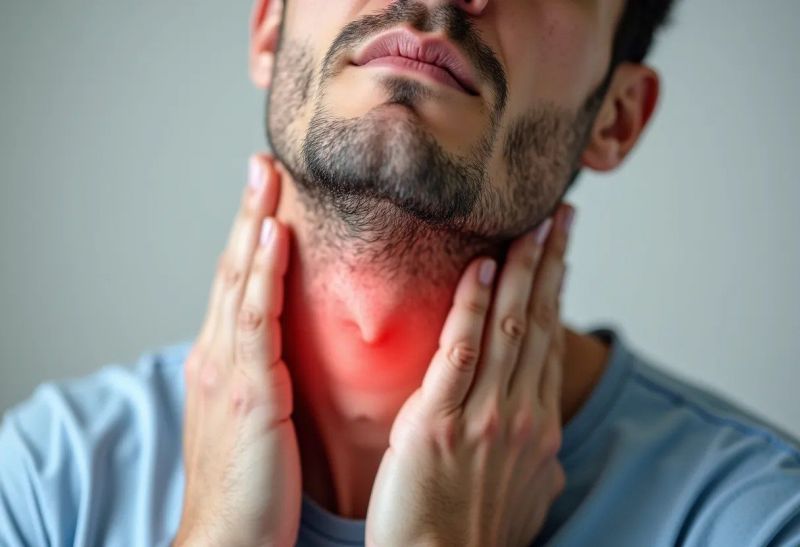
¿Qué es la linfadenitis submandibular y por qué aparece?
La linfadenitis submandibular es una inflamación aguda o crónica de los ganglios linfáticos situados en el triángulo submandibular. Según las guías clínicas de 2026, en el 95% de los casos se trata de un proceso secundario; es decir, nunca se desarrolla por sí solo, sino que es una reacción del sistema inmunitario a un foco inflamatorio en órganos cercanos. Los ganglios actúan como filtros biológicos: si una infección entra en la linfa, retienen los patógenos y aumentan de tamaño. En la Clasificación Internacional de Enfermedades (CIE-10), a esta patología se le asignan los códigos L04 (linfadenitis aguda) e I88.9 (linfadenitis inespecífica), un dato importante para la documentación médica en España.
La etiología del proceso está casi siempre relacionada con la flora bacteriana. Los principales agentes causantes son el Staphylococcus aureus y el Streptococcus pyogenes. Sin embargo, dada la ubicación en España, es crucial recordar la influencia del clima cálido: las altas temperaturas y el aire seco pueden contribuir a una disminución de la inmunidad local de las mucosas, facilitando la entrada de infecciones. En Torrevieja, donde se pasa mucho tiempo al sol y cerca del mar, las microlesiones en la piel del rostro, combinadas con el sudor, también pueden ser una puerta de entrada para los patógenos.
Principales causas del desarrollo de la patología
Comprender las causas es la clave para una terapia exitosa. En la clínica dental Ap-denta, clasificamos los factores etiológicos en varios grupos. La causa más frecuente es la odontogénica, relacionada con los dientes: caries avanzada, pulpitis, periodontitis, dificultad en la erupción de las muelas del juicio (pericoronaritis) y periodontitis. Las bacterias de los conductos radiculares o de las bolsas periodontales migran a través de la linfa hacia los ganglios submandibulares.
El segundo grupo en frecuencia es el tonsilogénico y otogénico: amigdalitis crónica, faringitis, sinusitis u otitis. Los ganglios reaccionan a la infección en las amígdalas o el oído medio. Menos comunes son las causas por contacto: heridas infectadas en la cara, forúnculos o ántrax. Por último, existen linfadenitis específicas causadas por micobacterias (tuberculosis) o Treponema pallidum (sífilis), que requieren tratamiento por especialistas. La disminución de la inmunidad general y la avitaminosis (especialmente la deficiencia de vitamina D, relevante incluso en la soleada España debido al uso de protectores solares) son factores predisponentes.
Síntomas y cuadro clínico de la enfermedad
La sintomatología depende directamente de la forma de la inflamación: serosa o purulenta. El cuadro clínico de la linfadenitis submandibular comienza con la aparición, debajo de la mandíbula, de una o varias "pelotitas" densas y dolorosas. En la etapa inicial (serosa), el dolor es sordo, se intensifica al palpar, el ganglio es móvil y la piel sobre él no está alterada. El estado general apenas se resiente y la temperatura puede ser normal o ligeramente elevada (37,1–37,5 °C).
Si el proceso progresa y se convierte en una etapa purulenta, los síntomas se vuelven más evidentes: el dolor adquiere un carácter pulsátil y punzante. El ganglio se adhiere a los tejidos circundantes (deja de moverse al tacto), la piel se enrojece (hiperemia) y se calienta. Debido a la inflamación de los tejidos, el contorno de la mandíbula inferior puede difuminarse. Los síntomas de intoxicación aumentan rápidamente: escalofríos, dolor de cabeza, debilidad y fiebre de hasta 38–39°C. Si no se inicia el tratamiento en esta etapa, se desarrolla un absceso o una adenoflemón (inflamación purulenta difusa), que requiere una intervención quirúrgica de urgencia.
Diagnóstico moderno en la Clínica Ap-denta
El diagnóstico comienza con un examen físico y la palpación. Un médico experimentado de la clínica Ap-denta siempre realizará una inspección de la cavidad oral para buscar una causa odontogénica, lo que se considera el "estándar de oro". Para confirmar el diagnóstico y descartar otras patologías (tumores, quistes), se prescribe un examen instrumental: una ecografía de los tejidos blandos del cuello y la región submandibular con Doppler. Esta prueba permite evaluar la estructura del ganglio, su tamaño, la presencia de pus (fluctuación) y el estado del flujo sanguíneo.
El diagnóstico de laboratorio incluye un análisis de sangre completo con fórmula leucocitaria y VSG, así como la proteína C reactiva (PCR) para evaluar el grado de inflamación. Si se sospecha un proceso específico, se pueden solicitar pruebas serológicas para VIH, hepatitis y tuberculosis. En casos complejos, cuando la linfadenitis no responde a la terapia estándar, se realiza una punción-aspiración con aguja fina (PAAF) para un estudio citológico y descartar cualquier sospecha oncológica.
Métodos de tratamiento efectivos y protocolos de 2026
El tratamiento de la linfadenitis submandibular es siempre etiotrópico, es decir, dirigido a eliminar el foco primario de infección. La terapia conservadora es efectiva en la etapa serosa. En la clínica Ap-denta aplicamos un enfoque integral: antibióticos de amplio espectro (aminopenicilinas protegidas o cefalosporinas de II–III generación) teniendo en cuenta la resistencia local de la flora en la región de Alicante. La duración del ciclo es estrictamente de 7 a 10 días. Además, se prescriben antiinflamatorios no esteroideos (AINE) para aliviar el dolor y la inflamación, así como antihistamínicos para reducir la sensibilización del organismo.
El tratamiento local incluye enjuagues con antisépticos (clorhexidina o solución de Burow) y fisioterapia: terapia UHF, láser o electroforesis en la zona inflamada. Es importante señalar que el calentamiento de los ganglios sin prescripción médica está totalmente contraindicado, ya que puede acelerar el proceso purulento. Si se forma un absceso, está indicado el tratamiento quirúrgico: en un pequeño quirófano, bajo anestesia local, se procede a la apertura del ganglio, la evacuación del pus y el drenaje de la herida. Una vez remiten los síntomas agudos, se prescriben procedimientos para la reabsorción del tejido inflamado.
Prevención y el papel del clima de Torrevieja
La prevención de la linfadenitis es, ante todo, la eliminación de los focos crónicos de infección. Dado que la principal causa es odontogénica, es necesario visitar al dentista para revisiones preventivas al menos dos veces al año. Es fundamental tratar la caries a tiempo, eliminar el sarro y mantener una higiene bucal adecuada. Para pacientes con amigdalitis crónica, se recomienda el lavado de las lagunas amigdalinas y el mantenimiento de la inmunidad local.
Curiosamente, el clima de Torrevieja (mar cálido, aire seco) es, en general, favorable para la recuperación. El alto nivel de insolación contribuye a la producción de vitamina D, y el aire marino mejora la inmunidad local de las membranas mucosas de las vías respiratorias. Sin embargo, hay matices: los cambios bruscos de temperatura (aire acondicionado vs. calor exterior) pueden provocar exacerbaciones de enfermedades ORL, por lo que es importante evitar el enfriamiento durante el calor del verano. Mantener un buen equilibrio de hidratación también es fundamental para prevenir la congestión en los ganglios linfáticos.
Conclusión de los especialistas de la Clínica Ap-denta en Torrevieja
Los médicos de la clínica dental Ap-denta recomiendan encarecidamente no ignorar el aumento del tamaño de los ganglios linfáticos bajo la mandíbula. Aunque solo notes un pequeño "bulto" sin molestias, podría ser una señal de inflamación crónica en la raíz de un diente. Realizamos un diagnóstico completo con ortopantomografía (OPG) y ecografía, lo que nos permite determinar la causa con precisión. El tratamiento en España debe cumplir con los protocolos europeos, y nosotros garantizamos este enfoque. Recuerde: la linfadenitis purulenta solo se trata quirúrgicamente, así que no permita que llegue a una etapa avanzada. Solicite una cita en Ap-denta para una revisión preventiva y ¡cuide su salud!